Radioliganden-therapie bei
Prostatakrebs.
Klingt kompliziert,
ist aber einfach genial.
Die Radioligandentherapie ist Realität und kann bei metastasiertem, hormonresistentem Prostatakarzinom (mCRPC) angewendet werden.
Und zwar dann, wenn Behandlungsoptionen wie Chemotherapie und Hormontherapien nicht mehr wirken.
Durch diese Behandlung können Tumore und Metastasen in Knochen, Organen oder Lymphknoten verkleinert oder ihr Wachstum gebremst werden.
Auf den Punkt. Und nur da, wo der Krebs sitzt.
Sie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenDie Therapie
orientiert sich
an Ihnen!
Wie auch immer Ihr Ziel aussieht: Die Radioligandentherapie ist immer ein großer Schritt in Richtung Hoffnung.

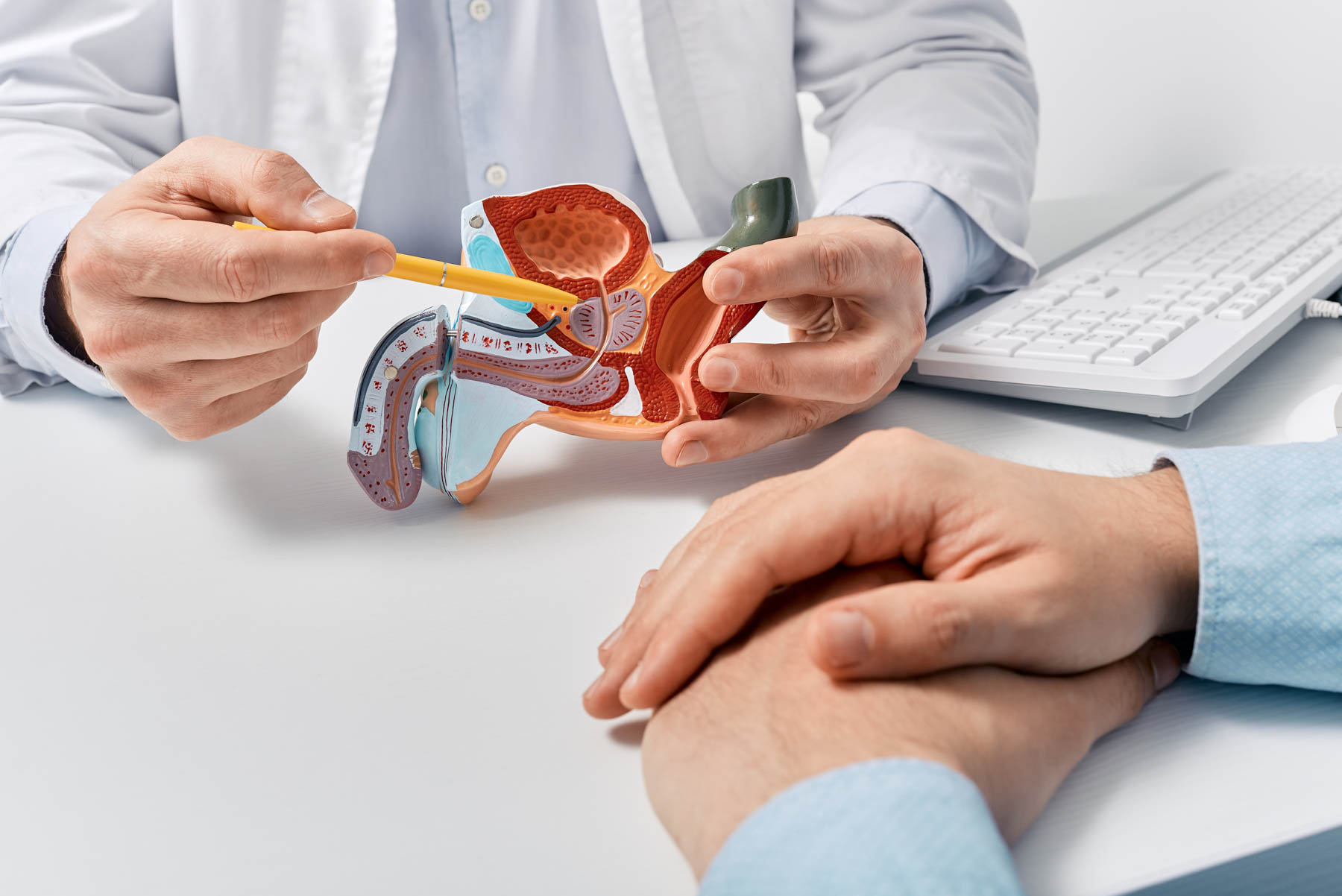
Wie funktioniert das:
Radioliganden:
Kleine Giganten mit zielgerichteter Wirkung.
Bei der Radioligandentherapie wird ein radioaktives Medikament –
der Radioligand – injiziert und sucht sich gezielt Prostata-krebszellen.
Dann dockt er an die Zelle an und bewegt sich ins Innere.
Dort angekommen, zerstört er die Tumorzellen durch Strahlung von innen. Das heißt, entfernter liegendes Gewebe bleibt weitestgehend geschützt.
Wie funktioniert das:
Radioliganden:
Kleine Giganten mit zielgerichteter Wirkung.
Dort angekommen, zerstört er die Tumorzellen durch Strahlung von innen. Das heißt, entfernter liegendes Gewebe bleibt weitestgehend geschützt.

Radio + Ligand
= wirksam.
Der Ligand erkennt die Prostatakrebszellen und bindet zielgerichtet daran.

Sie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenVorher ist Besser
als Nachher:
Schon vor der Therapie wird festgestellt, ob sie überhaupt wirken kann.
sogenannten PSMA-PET/CT wird also erst einmal festgestellt, ob die Radioligandentherapie für den Patienten überhaupt geeignet ist. Bei dem PET/CT wird die nuklearmedizinische Bildgebung mittels Positronen-Emissions-Tomografie (PET) mit der Computertomografie (CT) kombiniert.
Bei dieser Methode wird eine schwach radioaktive Substanz eingesetzt, die gezielt an das prostataspezifische Membranantigen (PSMA) bindet. Das PSMA-PET/CT kann daher eine sehr genaue Darstellung der Position und des Ausmaßes von Prostatakrebszellen im Körper liefern. Ob also die Krebszellen so gestaltet sind, dass der Radioligand sie erkennen kann. Dafür werden spezielle bildgebende Untersuchungen durchgeführt. 2, 3
Wo diese Untersuchung für Sie angeboten wird, erfahren Sie auf dem Zentrumsfinder von Novartis:
Wenn durch die Untersuchung entsprechende Krebszellen nachgewiesen wurden, besprechen Sie und Ihre Ärztin oder Ihr Arzt, ob eine Radioligandentherapie für Sie infrage kommt. Dabei werden Sie auch darüber aufgeklärt, welche Bedingungen noch erfüllt sein müssen, um eine Radioligandentherapie zu starten.
Die wichtigsten Kriterien noch einmal im Überblick: 1,3,5
- Sie haben ein metastasiertes, hormonresistentes Prostatakarzinom (mCRPC)
- Sie haben bereits Chemotherapie und Hormontherapie erhalten
- In der Positronenemissionstomografie (PET/CT) wurde festgestellt, dass die Krebszellen in Ihrem Körper vom Radioliganden erkannt werden können
Sie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSo läuft die
Therapie ab.
Die Radioligandentherapie wird ca. alle 6 Wochen verabreicht und es können maximal 6 Zyklen durchgeführt werden.
Der Therapieverlauf wird mit bildgebenden Untersuchungen (z. B. SPECT/ PET/CT) kontrolliert. 3,4
Gezielte Wirkung,
geringe Strahlung.
Natürlich gibt es bei der Radioligandentherapie verschiedene Strahlenschutzmaßnahmen, worüber Sie die behandelnde Ärztin oder Arzt vor der Therapie ausführlich aufklärt.
Auf der nuklearmedizinischen Station und im Anschluss zu Hause werden besondere Maßnahmen getroffen, um die Strahlenbelastung für Patienten und deren Mitmenschen so gering wie möglich zu halten.
Doch auch dadurch, dass die Radioliganden schon nach wenigen Tagen in nicht-strahlende Teilchen zerfallen, belasten sie den Körper nicht allzu lange.
Der Großteil der radioaktiven Stoffe wird übrigens über den Urin ausgeschieden.1
Bei weiteren Fragen wenden Sie sich an ihre behandelnde Ärztin oder ihren Arzt.
Sie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenDie Kombi aus Diagnose und Therapie: Theranostik.
Der Begriff „Theranostik“ setzt sich aus den Worten „Therapie“ und „Diagnostik“ zusammen. In der „Theranostik“ sehen wir, was wir behandeln. Und wir behandeln das, was wir sehen. Deshalb ist das oben beschriebene bildgebende Verfahren auch so wichtig.
Hinter dem Prinzip der Theranostik steckt ein auf den einzelnen Patienten abgestimmter, personalisierter Therapieansatz. Spezielle molekulare Signale in den Krebszellen des Patienten werden erkannt und behandelt.
Ein Beispiel: Die Diagnostik zeigt, dass sich der Krebs an bestimmten Stellen im Körper ausgebreitet hat und er empfänglich für die Therapie ist. Dann kann die Therapie bei Eignung des Patienten entsprechend entschieden werden. 6
So verbinden wir eine möglichst hohe Wirksamkeit mit möglichst niedrigen Nebenwirkungen.
Sie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenTheranostik bei Prostatakrebs:
Erst die Diagnostik
Krebszellen, die dieses Molekül aufgenommen haben, werden auf den Bildern sichtbar.
Dann die Therapie
Ein ähnliches oder dasselbe Molekül (PSMA), das aber mit einem anderen, therapeutisch wirksamen radioaktiven Isotop markiert ist, wird verwendet, um die Krebszellen gezielt zu bestrahlen und abzutöten.
Allgemeine Informationen (PDF Downloads)
Quellen
- Krebsinformationsdienst. Prostatakrebs – Bestrahlung bei Prostatakrebs. https://www.krebsinformationsdienst.de/tumorarten/prostatakrebs/therapie/bestrahlung.php Abgerufen am 14.07.2023.
- Klinikum der Universität München. Therapie von metastasierten Prostata-Tumoren mit Lu-177-DKFZ-617. http://www.klinikum.uni-muenchen.de/Klinik-und-Poliklinik-fuer-Nuklearmedizin/de/therapiestation/Therapie-von-boesartigen-Prostataerkrankungen/PSMA/index.html Abgerufen am 14.07.2023.
- Klinik für Nuklearmedizin der Charité, Universitätsmedizin Berlin. PSMA-Radioligandentherapie. https://nuklearmedizin.charite.de/leistungen/stationaere_behandlungen/psma_radioligandentherapie/ Abgerufen am 18.07.2023.
- Universitätsklinikum Tübingen. Nuklearmedizin und Klinische Molekulare Bildgebung – PSMA-Therapie. https://www.medizin.uni-tuebingen.de/de/das-klinikum/einrichtungen/kliniken/radiologie/nuklearmedizin/therapie/psma-therapie Abgerufen am 20.07.2023.
- Kratochwil C, Fendler WP, Eiber M, Hofman MS, Emmett L, Calais J, Osborne JR, Iravani A, Koo P, Lindenberg L, Baum RP, Bozkurt MF, Delgado Bolton RC, Ezziddin S, Forrer F, Hicks RJ, Hope TA, Kabasakal L, Konijnenberg M, Kopka K, Lassmann M, Mottaghy FM, Oyen WJG, Rahbar K, Schoder H, Virgolini I, Bodei L, Fanti S, Haberkorn U, Hermann K. Joint EANM/SNMMI procedure guideline for the use of 177Lu-labeled PSMA-targeted radioligand-therapy (177Lu-PSMA-RLT). Eur J Nucl Med Mol Imaging. 2023; 50(9): 2830-2845.
- Baum RP., Kulkarni HR. From Molecular Imaging Using Ga-68 Labeled Tracers and PET/CT to Personalized Radionuclide Therapy – The Bad Berka Experience. Theranostics 2012; 2(5): 437–447.
- Krebsinformationsdienst. Prostatakrebs – Bestrahlung bei Prostatakrebs. https://www.krebsinformationsdienst.de/tumorarten/prostatakrebs/therapie/bestrahlung.php Abgerufen am 14.07.2023.
- Klinikum der Universität München. Therapie von metastasierten Prostata-Tumoren mit Lu-177-DKFZ-617. http://www.klinikum.uni-muenchen.de/Klinik-und-Poliklinik-fuer-Nuklearmedizin/de/therapiestation/Therapie-von-boesartigen-Prostataerkrankungen/PSMA/index.html Abgerufen am 14.07.2023.
- Klinik für Nuklearmedizin der Charité, Universitätsmedizin Berlin. PSMA-Radioligandentherapie. https://nuklearmedizin.charite.de/leistungen/stationaere_behandlungen/psma_radioligandentherapie/ Abgerufen am 18.07.2023.
- Universitätsklinikum Tübingen. Nuklearmedizin und Klinische Molekulare Bildgebung – PSMA-Therapie. https://www.medizin.uni-tuebingen.de/de/das-klinikum/einrichtungen/kliniken/radiologie/nuklearmedizin/therapie/psma-therapie Abgerufen am 20.07.2023.
- Kratochwil C, Fendler WP, Eiber M, Hofman MS, Emmett L, Calais J, Osborne JR, Iravani A, Koo P, Lindenberg L, Baum RP, Bozkurt MF, Delgado Bolton RC, Ezziddin S, Forrer F, Hicks RJ, Hope TA, Kabasakal L, Konijnenberg M, Kopka K, Lassmann M, Mottaghy FM, Oyen WJG, Rahbar K, Schoder H, Virgolini I, Bodei L, Fanti S, Haberkorn U, Hermann K. Joint EANM/SNMMI procedure guideline for the use of 177Lu-labeled PSMA-targeted radioligand-therapy (177Lu-PSMA-RLT). Eur J Nucl Med Mol Imaging. 2023; 50(9): 2830-2845.
- Baum RP., Kulkarni HR. From Molecular Imaging Using Ga-68 Labeled Tracers and PET/CT to Personalized Radionuclide Therapy – The Bad Berka Experience. Theranostics 2012; 2(5): 437–447.
Unsere Unterstützer
Für die freundliche Unterstützung dieser Kampagne bedanken wir uns bei:
